医療・健康コラム
Vol.7(2020/5/21)PCR検査、抗原検査、抗体検査/集団免疫の考え方/治療薬の最新情報(続)/ほか
5月14日に緊急事態宣言が一部解除され、街中で見かける人の数や電車の乗客が増えてきている印象です。
一方で世界における感染者数は依然として増加傾向にあり、南米ブラジルの新型コロナウイルス感染者は23万人を突破し、アメリカ、ロシア、スペインに次ぎ世界で第4位となりました。世界7大陸のうち南極を除く6大陸に拡大し、文字通り全世界で猛威を振るっているといえます。
各国内の研究に留まらず、世界中の科学者が参加する国際研究プロジェクトなども発足されていますが、今号では抗体検査や集団免疫、治療薬などについてこれまでにわかってきたことをまとめてお伝えします。
[1] PCR検査、抗原検査、抗体検査まとめ
今までの研究でわかっている、ウイルス量、各検査の陽性率などをまとめました。
(図1)
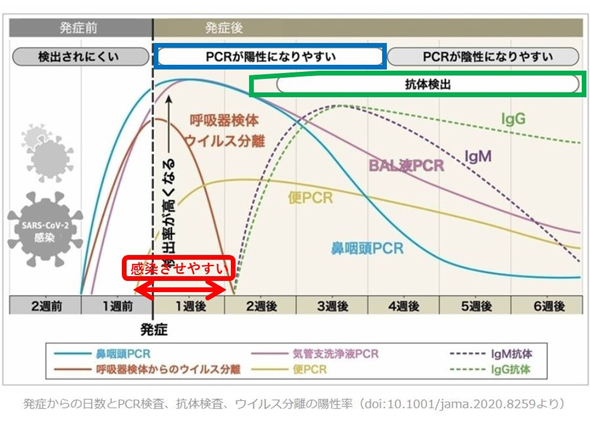
(出所)https://jamanetwork.com/journals/jama/fullarticle/2765837
(出所)https://news.yahoo.co.jp/byline/kutsunasatoshi/20200517-00178720/
- ・新型コロナウイルスの感染力研究から、感染症状の出る2.3日前から次の人に感染させる可能性がありピークは発症直後(0.7日)ぐらいです。
発症後7日以内に感染性がかなり減少し、14日を過ぎると感染性はほとんど無くなります。 - ・RT-PCR検査は医療機関で正しく行っても、偽陰性率(本当はウイルスRNAが陽性なのに、検体採取の方法や検査手技などに問題があって、検査が陰性と出ること)が最低30%はあるといわれており、完璧な検査とはいえません。
- ・RT-PCR検査では14日以降でもウイルスRNAが陽性になる可能性がありますが、感染力を示すわけではありません。
- ・抗体検査ではIgG抗体は発症後5日目ごろから出現し、14日目にはほぼ全例で認められます。
- ・IgG抗体検査が陽性の場合には、上記のように本来は発症5日目以降です。
この5日目でもウイルス感染力はかなり低下している状況と考えます。
最近の台湾からの報告では現実的に発症6日目以降の人から二次感染した例はなかったとのことでした。 - ・IgG抗体陽性でRT-PCR検査陰性の場合、上記の偽陰性を考えても、他人に感染させる可能性はほぼ無いと考えられます。
- ・IgG抗体があっても、抗体の値は個人差があり低い人もいることが分かっています。
また一般的にコロナウイルス抗体は3カ月もすると半分に減るともいわれています。
つまり抗体があるからといって100%再感染を防げるかどうかは不明です。 - ・最近出た、簡易抗原検査のウイルス検出能力はRT-PCR検査より低いといわれています。
初期成績ではRT-PCR検査との陰性一致率(PCR検査が陰性だった時に抗原検査も一致する確率)は100%で、陽性一致率は66.7%(PCR検査が陽性だった時に抗原検査も一致する確率)でした。
特にウイルス量がかなり少ないと陰性と出る可能性が高いことがわかりました。
新型コロナウイルス感染症に関する各種検査や治療薬については、現在、日本国内でも法律や実施体制の整備が着実に進められています。
当クリニックにおいても様々な研究を立案し、皆様に安心してご利用いただける環境作りに取り組み、随時、お伝えしてまいりたく思います。
[2] 集団免疫の考え方について:
新型コロナウイルスは抗体ができにくい、という話
前号Vol.6では京都大学・上久保教授の仮説をご紹介しましたが、『新型コロナウイルスは抗体ができにくい』というデータも出てきています。集団免疫は本当に可能なのかどうか、大阪大学免疫学フロンティア研究センター招へい教授 宮坂昌之先生のお話を抜粋します。
出所:ヤフーニュースより抜粋:宮坂昌之招へい教授(大阪大学免疫学フロンティア研究センター):木村正人氏(在英国際ジャーナリスト)
https://news.yahoo.co.jp/byline/kimuramasato/20200516-00178807/
- (1)
新型コロナウイルスの場合は免疫のでき方が非常に悪いことが関係しています。
抗体がなかなか上がって来ないし、量も少ない。
これまでに出た論文で抗体のでき方と病気の重症率が調べられています。もし、良い抗体(善玉抗体)だけがつくられていれば、抗体の出現、増加とともに重症化率は下がらないといけないはず。
ところがこの病気では多くのケースで抗体の量が増えているのに重症化率も上がっています。
一方、抗体の量が少ないのは軽症の人たちです。抗体の中には少なくとも3種類のものがあります。善玉抗体と悪玉抗体と役なし抗体です。
SARS(重症急性呼吸器症候群)や MERS(中東呼吸器症候群)では善玉抗体とともに悪玉抗体ができることが報告されています。ネコのコロナウイルスのワクチンでは開発途中に悪玉抗体ができて病気が悪くなったという例もあります。
HIV(ヒト免疫不全ウイルス)の場合には全てできる抗体が役なし抗体で、抗体がいくらできてもウイルスを殺してくれません。
こういう役なし抗体も新型コロナウイルスではできています。
ですから単に抗体の量だけを見ても、本当にどの程度、正しい免疫ができたのか、よく分かりません。
- (2)
このウイルスは免疫を起こす力が非常に弱いし、起こっても遅い。
抗体だけを見ていると、判断が非常につきにくい。
今まで集団免疫は、獲得免疫の、しかも抗体というパラメーターだけを見て判断していましたが、私は、それは間違っているのではないかと思っています。ウイルスに対するからだの防御というのは、獲得免疫だけが規定しているのではなくて、われわれの免疫は自然免疫と獲得免疫の2段構えになっています。
自然免疫が強かったら獲得免疫が働かなくたってウイルスを撃退できる可能性があります。
自然免疫だけでウイルスを撃退することもあるから、抗体の量や陽性率だけを見ていても集団免疫ができているかは判断できない可能性があります。今回はそういうことが起きているのかもしれません。
- (3)
問題は、集団免疫に対する考え方です。
これは「特定の集団の何割が免疫を得たら感染流行が収まるか」を計算するものであって、もし免疫がなかったら何割死亡するのかということを示すものではありません。
そこが間違って使われていると私は思います。新型コロナでは基本再生産数(Ro)が2.5だとすると、集団免疫閾値は(1-1/2.5)x100 = 60%となり、6割の人が免疫を保持することが流行を止めるために必要であることが示唆されます。
ただし注意すべきなのは、この場合、一般的には「免疫」とは抗体ができることを指していて、「獲得免疫」のことであるというのが暗黙の了解となっています。
しかし、個体レベルではウイルスに対する防御は2段構えであって、自然免疫と獲得免疫がウイルス排除に関与します。もし自然免疫がうまく働けば、少数のウイルス粒子が侵入してきても自然免疫だけでウイルスを排除できる可能性があります。つまり獲得免疫が働かなくてもウイルスは排除できる可能性があります。
実際、最近の研究結果から、自然免疫はさまざまな刺激によって訓練され、強化されることがわかっています。例えば、結核ワクチンであるBCGは結核菌に対する免疫だけでなく、一般的な細菌やウイルスに対する反応能力を上げることが指摘されていて、その作用機序として、BCGが自然免疫を強化・訓練することが示唆されています。
- (4)
新型コロナウイルスの場合、上に述べたように「6割程度の人が免疫を保持することが流行を止めるために必要である」と信じられていますが、実際にそうなっているでしょうか?
例えばこれまで激しい流行があった中国湖北省武漢市でも、またクルーズ船「ダイヤモンド・プリンセス」でも感染した人は全体の2割程度でした。集団の6割も感染をするようなことは観察されていないのです。
その理由は大きな流行が始まると、人は隔離措置をとり、接触制限をするようになるからで、それとともに上記の基本再生産数が小さくなるのです(これを実効再生産数と言います)。
接触制限によってR値が1.2まで下がると、上記の公式で集団免疫閾値は20%以下(筆者注:16.7%)となります。これが、実際に武漢市やダイヤモンド・プリンセスで起きていたことではないかと私は考えています。
つまり、一部の人たちは自然免疫と獲得免疫の両方を使って不顕性感染の形でウイルスを撃退したのかもしれませんが、かなりの人たちは自然免疫だけを使ってウイルスを撃退した可能性があるのかもしれないということです。
- (5)
特にこのウイルスが起こす免疫はあまり高くなく、持続も短いようなので、免疫学者の目から見る限り、集団の60%もが免疫を獲得するような状況は、余程良いワクチンが出てこない限り起こり得ないでしょう。
- (6)
集団免疫閾値はこの新型コロナウイルスの場合、60%は成立しない。たぶん良くて20%だと思います。2割だったら今後ワクチンができてくると確実にそこは到達できると思います。
ナチュラルな状況で人が感染して治るという状況だと、おそらく毎年、このウイルスにお付き合いすることになると思います。
集団免疫に関する考え方にも様々な意見があることを、前号と今回の記事を通して、ご紹介しました。
集団免疫の研究成果は、最終的には接触制限、ソーシャルディスタンスに関する社会的な方針に繋がり、私たちの行動に直接的に影響してくるものです。
今はまだ研究途上ですから、私たちはより安全に行動していくことが望ましいのですが、今後も集団免疫に関する研究には注目してまいりたいと思います。
[3] 研究開発中の治療薬まとめ(前号に引き続いて)
前号Vol.6に引き続き、現在、世界で研究開発が進む治療薬等について、ご紹介します。
出所:Nature medicine:COVID-19治療薬として検討中の既存薬剤15種の作用機序と効果
https://www.nature.com/articles/d41591-020-00019-9
Shaffer L. 15 drugs being tested to treat COVID-19 and how they would work [published online ahead of print, 2020 May 15]. Nat Med. 2020;10.1038/d41591-020-00019-9.
doi:10.1038/d41591-020-00019-9
その他、松崎道幸先生のまとめスライドより引用、および他のデータを追加
- ◆クロロキンとハイドロキシクロロキン(可能性は低い)
すでにある薬剤をCOVID-19治療に使う試みは、
- ①ウイルスの増殖を抑える
- ②COVID-19の症状を緩和する
の二点を目指して進められている。
クロロキンとハイドロキシクロロキンは抗マラリア薬だが、ポリメラーゼ阻害作用を持っている。
マラリアでは、これらの薬剤がヘムポリメラーゼを阻害して、マラリア原虫に有毒なヘム蛋白が蓄積されることを防止して死亡を防ぐ効果をもたらしている。COVID-19では、クロロキンがホスト細胞のCOVID-19受容体の糖化をブロックして、ウイルスの細胞内侵入を防ぎ、かつエンドソームの酸性化を阻止してウイルス蛋白の産生をブロックする働きがあると考えられている。
しかし、テキサス大学感染症研究者ジェームズ・カレル氏はクロロキンに効果があるとの結果が示唆された初期の研究にはいくつかの誤りがあるとJAMA誌のレビューで語っている。
同時期に中国で30名の患者を対象として行われた無作為化研究[New England Journal of Medicine]では、ハイドロキシクロロキン投与によってCOVID-19死亡が減少しなかったと報告された。またアメリカ内科学会は最近、クロロキン・ハイドロキシクロロキン単独もしくはアジスロマイシンとの併用は予防や治療に推奨しないと報告されました。
- ◆ロピナビルとリトナビル(可能性は低い)
HIVプロテアーゼ阻害薬のロピナビルとリトナビルは、3-キモトリプシン様プロテアーゼを阻害してコロナウイルス族の増殖を抑制する。
試験管内研究ではSARSとMERSのコロナウイルス抑制に効果が認められているが、COVID-19をもたらすSARS-COVID-2に対しては効果がなかった。
中国で200名以上の患者にオープンラベル無作為化トライアルが実施されたが、既存のスタンダードケアを上回る治療効果が認められなかったと報告されており、今後のトライアルの実施については保留中である。JAMAのレビューでは、これらの薬剤の副作用(嘔吐、下痢、肝機能障害)がCOVID-19の病状を悪化させる欠点があると指摘されている。
また、別に発表された無作為化試験では、両剤投与によってもウイルス量が減らず、臨床効果も認められなかったと述べられている。
- ◆ナファモスタット(フサン®)とカモスタット(フォイパン®)
両剤とも日本で開発され膵炎治療に使用されているプロテアーゼインヒビターである。
カモスタットは以前試験管内研究でセリンプロテアーゼTMPRSS2阻害によってSARSウイルスの侵入をブロックしたと発表されており、SARS-COVID-2にも同様の効果があると期待された。
両剤とも実験室内では、SARS-COVID-2の細胞内侵入をブロックし、特にナファモスタットにはカモスタットの15倍以上のウイルス侵入阻止作用が認められたとプレプリント論文で指摘されている。
現在米国と日本で、両剤のフェイズ2および3の臨床トライアルが進行中である。COVID-19治療薬候補のスクリーニングを担当しているエルサルバドルのアントン・ユリエフ教授は「これらの薬剤は以前から使われており、よく研究されている。なによりもCOVID-19が細胞侵入に用いるものと同じプロテアーゼを阻害する作用がある」と述べている。
(図2)作用点の図(東京大学医科学研究所アジア感染症研究拠点の井上純一郎教授の発表より)
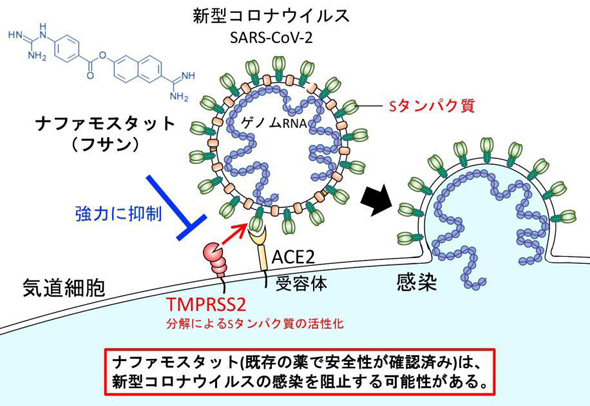
出所:https://www.ims.u-tokyo.ac.jp/imsut/jp/about/press/page_00060.html
- ◆ファモチジン(ガスター®)
(開発:山之内製薬)薬局で処方箋なしに換えるファモチジンは胸やけに効果のあるH2ブロッカーである。
中国のマイケル・キャラハン氏のグループが、胸やけに対してこの薬剤の投与を受けた武漢のCOVID-19患者が人工呼吸器治療から回復して死亡率が低下したことを偶然見出した(この知見はでピアレビュー待ちである)。ニューヨークの病院では、重篤患者に対してファモチジン静脈内投与とハイドロキシクロロキンの併用療法の第Ⅲ相無作為化トライアルが進行中であり、数百名規模の参加人数を目標としている。
ファモチジンの作用機序はいまのところ不明である。
ファモチジンはSARSウイルスの細胞内侵入に不可欠であり、かつ、SARS-COVID-2がエンコードするパパイン様プロテアーゼに結合するのではないかと考えられている。
バージニアのファモチジン治験を担当する生体防御コンサルタント、ロバート・マローン氏はこれまでに細胞アッセイではこの仮説が証明されていないと述べるが、この薬剤が安価で、毒性が低く、生体利用率も良好な点に大きな臨床価値があると語っている。
- ◆副腎皮質ホルモン
ARDSをもたらすサイトカインストームを防止できる薬剤の研究もおこなわれている。
前出のカレル氏は、この種の薬剤に必要なことは効果もちろんだが安全性が必要だと述べ、別の病原体の感染リスクを高めるというマイナスの影響のおそれが免疫調整薬にあることを指摘している。COVID-19の治療薬として最も研究されている薬剤は副腎皮質ステロイドである。
多くの研究が行われているが、免疫システムを鎮める作用はそれほど強くない。副腎皮質ステロイドは炎症誘起分子をエンコードする多くの遺伝子の発現を阻害する。
しかし、長期投与により心臓血管系の副作用と骨密度低下がもたらされる。
以前発表されたデータでは副腎皮質ステロイド投与がインフルエンザ肺炎死亡率を増加させていたことが分かった。一方、ARDSを発症したCOVID-19症例に投与した結果死亡率が減ったという報告が中国から出されている。
現在様々な臨床トライアルが進行中である。
- ◆ベバシズマブBevacizumab
中国とイタリアの研究者は様々ながんの治療場面で、シグナル伝達タンパク質VEGF(血管内皮増殖因子)を直接阻害するために使用されるモノクローナル抗体のベバシズマブに関する臨床トライアルの症例を収集中である。
この薬剤には、がんに影響を供給する血管の増殖を抑える働きがある。VEGFが抑制されると、ARDSを発症したCOVID-19患者の肺血管内皮の透過性が低下して、肺に流れ込む体液量が抑えられ病状が好転すると期待できる。
- ◆フルボキサミン(ルボックス®・デプメロール®)
強迫性障害やうつ病治療薬として以前から使用されているフルボキサミンに免疫調整作用があるという予想外の報告がある。
この選択的セロトニン再取り込み阻害薬はシグマ1受容体と結合して細胞の小胞体由来炎症カスケードをブロックする働きのあることが動物実験で明らかにされた。ミズーリとイリノイで約150名の軽症患者を対象とした無作為化プラセボコントロールトライアルの実施を考えているという。郵送による応募を通じて割り付けが行われる。
セントルイス、ワシントン大学の感染症専門家カリネ・マター氏は、フルボキサミンのような飲み薬を用いたなら外来で治療トライアルができる利点があると述べている。
氏は多くの患者への投与経験があり安全性は確認されていると付け加えた。
- ◆シクレソニド(帝人ファーマの「オルベスコ」)
シクレソニドは、日本では2007年に気管支喘息治療薬として承認された吸入ステロイド薬。国立感染症研究所による実験で強いウイルス活性を持つことが示され、実際に患者に投与したところ肺炎が改善した症例も報告されています。
国内では日本感染症学会が主導する観察研究が行われており、全国の医療機関から報告を集めて有効性の評価を進めています。帝人ファーマは厚生労働省からの要請を受け、この研究のためにシクレソニドの供給体制を確保。国立国際医療研究センターも臨床研究を計画しています。
- ◆男性ホルモン低下療法が新型コロナウイルスにも影響…という論文もあります
海外からは、前立腺がん患者向けの治療法と新型コロナウイルスについての論文も発表されています。
出所:男性ホルモンが新型コロナに影響…前立腺がん治療で感染予防できる?(抜粋)
https://news.yahoo.co.jp/articles/167ec7111700e9f67e1bf1aa9590ecce7d13966bイタリア・パドバ大学などの研究チームによって発表された。
前立腺がんの患者に使われる治療法に「アンドロゲン遮断療法(ADT)」がある。アンドロゲンとは男性ホルモンの総称で、この中にテストステロンなどが含まれる。
このテストステロンに前立腺がん細胞を増殖させる能力があるため、テストステロンの分泌レベルを下げることで増殖を抑制するのが、ADTだ。研究チームはADTを受けた患者5273人と、受けない患者3万7161人を調査。その結果、治療を受けたグループで新型コロナに感染した患者は4人で、受けなかったグループは114人だった。このうち重症は前者が1人なのに対し、後者は31人、死者は前者はゼロで後者は18人だった。ADTを受けた人のほうが感染者と死者の比率が少ないことが分かる。
「体内には『TMPRSS 2』という酵素があり、テストステロンがこの酵素に働きかけることで、ウイルスが肺細胞の中に入りやすくなります。ADTは、テストステロンのレベルを下げることで、TMPRSS 2の動きを抑制します。新型コロナの感染を予防する効果が期待できるかもしれません。ただ、投薬した場合、一時的に性欲が減退する可能性もあります。一方、すでに肺炎の症状が出た人の治療効果があるかは、これからの研究を見ないとわかりません。」「あくまでも理論上ですが、AGAの薬を飲んでいる人には新型コロナの予防効果があるかも知れません」(左門新 先生)
世界各地では様々な研究が進み、多様な論文が発表されて、ときに目を引くような報道もあります。
日本国内で治療薬として使われる(厚生労働省に承認される)には、治験を通して安全性と有効性が確認されることが必要ですから、暫く時間はかかりますが、こうした動向に常に注目して来るべきときに当院でも備えておきたいと考えております。
※当ページの内容は「2020年5月21日」時点の情報です。